« C’est juste dans ta tête » ?

Dr Louis Picard | Psychologue
Clinicien en médecine de l’adolescence au CHU Sainte-Justine, il participe aussi à la recherche et à l’enseignement. Il se spécialise auprès des adolescents souffrant de troubles somatoformes et de troubles de la conduite alimentaire.

Dre Marie-Claude Fortin | Psychologue
Clinicienne en médecine de l’adolescence au CHU Sainte-Justine, elle oeuvre également en pratique privée. Elle reçoit des adolescents souffrant de troubles somatoformes, de troubles de la conduite alimentaire et d’abus sexuels et physiques.

Dre Linda Paquette | Psychologue
Elle est psychologue et professeure agrégée à l’Université du Québec à Chicoutimi, où elle enseigne la psychologie du développement des adolescents et la psychologie sociale appliquée. Ses recherches portent entre autres sur l’évaluation des interventions de groupe.
L’équipe de médecine de l’adolescence (MdA) du CHU Sainte-Justine recense plus de 185 consultations d’adolescents somatisants par année, dont plusieurs sont dirigés en psychologie. La plupart ont consulté dans différents milieux de soin. Tous ont subi des examens plus ou moins invasifs (par ex. : scopie, prélèvement sanguin ou de tissus), certains répétés plusieurs fois. Ces jeunes et leurs parents font face au même constat : ils n’ont « rien » ou, au mieux, leurs problèmes sont « dans la tête » ou « liés à leur stress ».
Le diagnostic de trouble fonctionnel est vécu comme une absence de diagnostic psychologique. La plupart des familles maintiennent l’espoir que l’avancée de la médecine permettra peut-être un jour d’identifier une affection médicale expliquant l’étendue des symptômes. De par la pression exercée sur leurs soignants, certains arrivent à se voir prescrire des investigations supplémentaires, ou même une médication qui apaise la douleur à court terme, mais dont l’efficacité limitée est souvent accompagnée d’effets secondaires dommageables. Les familles dressent alors le constat de l’échec de la médecine pour expliquer leur mal, ce qui génère souvent une remise en question de la compétence des soignants et une recherche de spécialistes ou d’interventions expérimentales. La remise en question du vécu de l’adolescent, alors soupçonné de simuler des symptômes ou d’en amplifier les répercussions, est fréquente. Ces jeunes rencontrent souvent le psychologue comme un condamné rencontre son bourreau, à moins que l’intervention médicale ou infirmière ait réussi à aider le jeune et sa famille à faire sens de ses symptômes et les ait motivés à entreprendre un travail psychothérapeutique.
En MdA, les plaintes les plus fréquemment rapportées par les adolescents somatisants sont les céphalées, la fatigue et les maux de ventre ; les filles représentent 7 consultations sur 10 (Arsenault, et al., 1998). Les motifs tendent à demeurer plutôt stables au fil des années et il est estimé par nos pédiatres qu’environ 10 à 25 % de ces plaintes n’ont aucune cause organique identifiable. Le nombre de plaintes et le degré de sévérité vont de pair. En France, Caflisch et ses collaborateurs (1998) ont trouvé que les adolescents rapportant trois plaintes ou plus présentaient un risque plus élevé de souffrir d’anorexie, d’être victimes de violence ou d’avoir des idées suicidaires. Malgré l’absence de cause organique, la détresse de ces adolescents mérite donc une attention particulière. Compte tenu de la difficulté de plusieurs cliniciens à poser le diagnostic de trouble à symptomatologie somatique et la tendance à plutôt accoler le terme idiopathique ou fonctionnel aux nomenclatures diagnostiques habituelles, il est ardu d’obtenir l’heure juste quant à l’épidémiologie de ce trouble. Chez le jeune adulte, on estime que la prévalence se situe entre 11 et 21 % (Hilderink et al., 2013). Les statistiques recueillies au CHU Sainte-Justine permettent d’estimer qu’environ 400 enfants et adolescents somatisants seraient accueillis annuellement pour des services ambulatoires ou d’hospitalisation (environ 5 000 jours/année).
Processus diagnostique
La somatisation réfère notamment au mécanisme par lequel des aspects du vécu psychologique génèrent dans le corps une réponse, généralement sous la forme d’une douleur ou d’un dysfonctionnement. Le trouble à symptomatologie somatique réfère quant à lui au diagnostic psychologique (APA, 2013). Le DSM-5 regroupe comme troubles apparentés la crainte excessive d’avoir une maladie, les troubles de conversion, les troubles factices et les formes non spécifiques de ces différents troubles. Ils décrivent tous des plaintes somatiques menant à une détérioration significative du fonctionnement et la présence de détresse. Il serait toutefois faux d’attribuer à ces seuls diagnostics psychiatriques des symptômes physiques à étiologie psychogène. Des comorbidités sont souvent présentes.
Ce diagnostic psychologique ne doit jamais être posé sans la collaboration d’un médecin, dont la tâche demeure centrée sur les aspects de santé physique complémentaires aux enjeux psychologiques. C’est le travail de collaboration entre le médecin et le psychologue qui permettra de formuler un plan de traitement incluant la cessation des investigations médicales et d’utiliser le processus diagnostique de façon thérapeutique, c’est-à-dire d’intéresser le patient et sa famille à la composante psychogène des symptômes, tout en reconnaissant le vécu de douleur. Chez les adolescents, il s’agit d’une « bonne nouvelle » puisque la somatisation est plus malléable à la thérapie que la plupart des maladies organiques.
Enjeux liés au suivi d’adolescents avec des douleurs physiques non expliquées médicalement
Dans un centre comme le CHU Sainte-Justine, les possibilités d’investigations complémentaires et de consultations auprès de spécialistes sont nombreuses. L’indépendance médicale complexifie la limitation des investigations supplémentaires une fois le diagnostic psychologique posé. Il demeure aussi difficile qu’un seul médecin coordonne ses collègues spécialistes. Il y a là un potentiel iatrogène. L’annonce d’un test supplémentaire renouvelle chez le patient l’espoir qu’une explication biologique à son mal existe. Il peut alors désinvestir les suivis psychosociaux ou cesser ses efforts visant à conserver de saines habitudes de vie. Cette situation est d’autant plus présente lorsque les patients et leur famille considèrent que le diagnostic psychologique de somatisation est formulé « par dépit », lorsqu’aucune cause médicale n’est identifiée. Le thérapeute doit donc éviter de nourrir le doute d’une étiologie organique aux symptômes. Il a comme tâche difficile d’installer une relation thérapeutique en l’absence d’une demande réelle d’aide. La consultation en psychologie est souvent vue par les adolescents et leur famille comme une voie de garage de la médecine, ce qui peut être évité par le maintien d’un suivi médical régulier.
Le positionnement du psychologue joue un rôle crucial dans l’établissement de l’alliance. Il devra donc éviter de se poser en expert qui pourra infirmer ou confirmer le diagnostic psychologique. La position jugée la plus utile consiste à se montrer en investigateur capable d’identifier des difficultés, dysfonctionnements psychologiques et conflits généralement liés à ce type de manifestations physiques. Il devra réussir à travailler avec les défenses personnelles et familiales qui présentent souvent le trouble comme émergeant d’un parcours sans problème particulier. L’exploration de ce « ciel sans nuage » est en effet souvent vécue comme menaçante pour la famille et le patient. Délicatesse et prudence sont donc à privilégier dans l’approche d’exploration des facteurs personnels et familiaux, notamment la transmission intergénérationnelle du rôle de malade. Il doit être évident pour le patient et sa famille que le psychologue et le médecin forment avec eux une équipe de soins cohérente, capable de remettre en question, mais aussi de se pencher sur les facteurs contributifs au trouble.
Explications étiologiques
Depuis les années 60, il ne fait aucun doute qu’un défaut de mentalisation se retrouve au coeur des maladies psychosomatiques (Marty et al., 1963). En se basant sur la conceptualisation de Bateman et Fonagy (2004), on peut définir la mentalisation comme la capacité à comprendre ses états affectifs et ceux d’autrui, à en faire sens et à les lier aux situations de son monde interne et externe. Cette capacité repose sur le développement de la maturité cérébrale ainsi que l’acquisition d’expériences relationnelles en lien avec les émotions. Le défaut de mentalisation, qui peut aussi s’exprimer à travers l’alexithymie, réfère également à une incapacité (partielle ou totale) à identifier et exprimer les états mentaux, à une interprétation erronée des émotions et à des difficultés de gestion émotionnelle liées à un style d’attribution externe (McDougall, 1982). L’état affectif trop désagréable ou impossible à représenter sous forme d’émotion mentalisée est ainsi vécu comme une douleur physique.
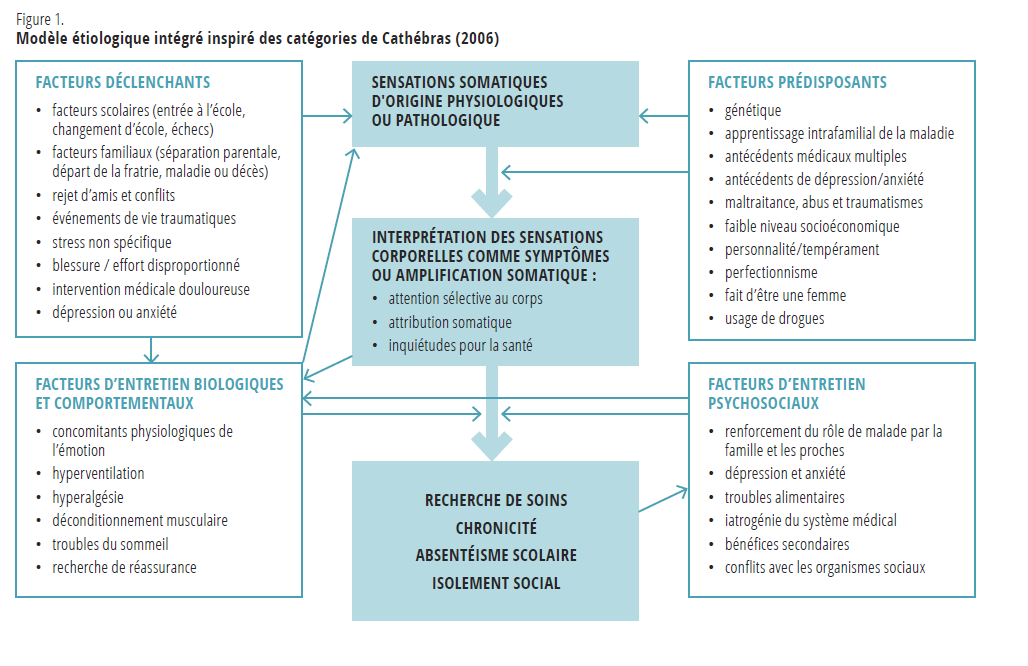
La recherche a mis en évidence plusieurs facteurs communs aux patients somatisants, particulièrement à partir du vécu adulte. Cathébras (2006) regroupe ces facteurs selon les catégories suivantes : facteurs prédisposants, facteurs déclencheurs, facteurs d’entretien psychosociaux et facteurs d’entretien biologiques et comportementaux. Il postule que ces facteurs contribuent, de façon unique ou combinée, à l’interprétation de symptômes physiques comme indices de maladie engendrant une recherche de soins, une chronicité, voire l’invalidité. La figure 1 propose une conceptualisation qui emprunte ces catégories mais met l’accent sur les facteurs identifiés auprès d’adolescents (Tellier, 1991 ; Lieb, Zimmermann, Friis et al., 2002).
Recommandations sur le plan des interventions psychologiques
L’établissement de l’alliance de travail constitue un défi de taille pour le psychologue face à un adolescent qui n’est pas en demande et ses parents, souvent inquiets qu’un problème de santé passe sous le radar du médecin. Notre expérience clinique nous emmène à recommander une évaluation complète s’inspirant du modèle d’investigation médicale et incluant des échelles et des tests affectifs et cognitifs. L’adolescent retrouve alors un contexte connu. L’usage des tests s’avère un médiateur qui ajoute à la crédibilité de l’opinion du psychologue et se situe hors de l’habituel échange verbal, ce qui renforce l’alliance et permet de pallier les difficultés d’élaboration. L’inclusion des parents dans le processus dès le premier entretien est essentielle ainsi qu’une communication ouverte avec l’école et les autres milieux de vie. Une étude australienne révèle que la croyance de la mère à l’effet que les symptômes possèdent une étiologie organique influence négativement les résultats d’une intervention à quatre mois (Klineberg, Rushworth, Bibby et al., 2014). Il est donc bénéfique pour les parents d’être amenés à mieux comprendre les conclusions médicales et la prise en charge, ce qui permet d’éviter le plus souvent les consultations en parallèle auprès d’autres intervenants en médecine ou en approches holistiques non coordonnées au plan de traitement principal et qui peuvent parfois être néfastes.
Une durée d’évaluation de plusieurs semaines s’avère souvent nécessaire au développement d’un projet thérapeutique avec l’adolescent et sa famille, qui se trouvent rassurés par des recommandations ciblées et précises. Il peut s’avérer utile de présenter les résultats à l’aide des catégories de Cathébras, qui permettent une vision d’ensemble de la situation, reflètent toute la complexité des facteurs associés au vécu douloureux et peuvent diminuer l’impression d’impuissance.
La recherche clinique soutient l’importance de l’enseignement de stratégies de gestion de l’anxiété et du stress auprès de cette clientèle (Henningsen, Zipfel et Herzog, 2007). L’expérience nous montre que les adolescents apprécient l’enseignement de la respiration diaphragmatique, des relaxations par imagerie et de celles utilisant la contraction/décontraction musculaire (style Jackobson). Ces méthodes se sont d’ailleurs avérées utiles pour contrer la dépression et l’anxiété chez les adolescents (Speca, Carlson, Goodey et Angen, 2000). Les approches cognitivo-comportementales de la troisième vague basées sur la présence attentive (mindfulness, pleine conscience) incluant la thérapie d’acceptation et d’engagement (ACT) ont aussi montré leur efficacité auprès de patients souffrant de douleur chronique (Dionne, 2014). Notre expérience clinique soutient la pertinence d’une intervention psychologique qui permet de redonner le pouvoir au patient et à sa famille en misant sur les autres aspects de sa santé, ses forces personnelles et ses capacités adaptatives. Cette approche de réadaptation visant un retour graduel aux activités précède le travail élaboratif qui permettra de favoriser la mentalisation des émotions à travers la reconnaissance émotionnelle, le développement de stratégies d’adaptation aux émotions et aux crises ainsi que la reconnaissance des impacts des émotions sur les relations.
L’équipe de médecine de l’adolescence a tenté l’expérience de groupe puisque cette intervention est souvent plus acceptable que l’intervention individuelle pour les adolescents. Cette intervention consiste en six ateliers bimensuels en groupe fermé, auxquels les parents sont invités à se joindre en début et en fin de parcours. Basée sur l’approche de réadaptation, cette intervention ne vise pas la disparition des symptômes, mais un découragement des comportements de maladie, en offrant par exemple des stratégies de gestion du stress ne passant pas par un évitement expérientiel. Elle vise aussi à détecter les comorbidités psychiatriques, à favoriser la mentalisation des émotions et à se pencher sur les difficultés relationnelles à travers des discussions de groupe, des activités thérapeutiques, le dessin de groupe et le psychodrame. Elle a aussi pour but l’acquisition de différentes stratégies de relaxation. Le processus s’accompagne d’évaluations autorapportées en début et en fin de parcours : catastrophisme en douleur, dépression, détresse psychologique, anxiété, fonctionnement général, événements stressants, stratégies adaptatives et alexithymie. Le cheminement du jeune, les observations cliniques des thérapeutes à son sujet et ses résultats sur les différentes échelles sont partagés avec lui et ses parents lors d’un bilan final réalisé environ un mois après la fin de l’intervention. Notre étude de faisabilité des ateliers de groupe montre des résultats prometteurs pour les symptômes dépressifs et anxieux, l’expérience douloureuse et l’alexithymie (Noël-Tremblay et al., 2018).
Conclusion
La somatisation peut engendrer une condition lourde de conséquences pour les patients, particulièrement à l’adolescence, où la rupture des liens avec les milieux sociaux contrevient aux enjeux développementaux de cette période. Les données issues de la recherche et de l’expérience clinique mettent en évidence l’importance d’un traitement adapté, permettant de construire un lien thérapeutique solide malgré une absence de demande de la part du jeune et de sa famille pour les services psychologiques. Un travail visant à mieux mentaliser l’expérience et à développer la capacité à exprimer et à s’adapter adéquatement aux émotions s’avère bénéfique et permet souvent de retrouver une maîtrise. Il est utile et pertinent d’accompagner le travail psychologique d’interventions visant l’acquisition de méthodes efficaces de relaxation et de saines habitudes de vie. La reprise de pouvoir de l’adolescent sur son quotidien entraîne généralement des gains qui amélioreront son état de santé psychologique et physique. Enfin, une intervention aidant le jeune à se décentrer de ses pensées et à développer un regard englobant sur sa situation lui permet de remettre en question le fait que ce ne soit que « dans sa tête », pour rediriger ses efforts d’une façon globale et plus efficace vers la reprise de sa vie adolescente.
BIBLIOGRAPHIE
American Psychiatric Association (2013). Diagnostic and Statistical Manual of Mental Disorders (5e éd.). Washington (DC).
Arsenault, P. A., Gagné, R., Girard, M., et Alvin, P. (1998). L’adolescent qui somatise : regards cliniques. Annales de pédiatrie, 45(5), 303-310.
Bateman A. et Fonagy, P. (2004). Psychotherapy for Borderline Personality Disorder Mentalization Based Treatment. Oxford (R.-U.) : Oxford University Press.
Caflisch, M., De Guillenchmidt, C. et Alvin, P. (1998). Les symptômes flous à l'adolescence. Annales de pédiatrie, 45, 295-302.
Cathébras, P. (2006). Troubles fonctionnels et somatisation. Comment aborder les symptômes médicalement inexpliqués. Paris : Masson.
Dionne, F. et Blais, M. C. (2014). Pleine conscience et douleur chronique : état actuel des connaissances. Revue québécoise de psychologie, 35(2), 47-69.
Henningsen, P., Zipfel, S. et Herzog, W. (2007). Management of functional somatic syndromes. The Lancet, 369(9565), 946-955.
Hilderink, P. H., Collard, R., Rosmalen, J. G. et Oude Voshaar, R. C. (2013). Prevalence of somatoform disorders and medically unexplained symptoms in old age populations in comparison with younger age groups: A systematic review. Ageing Research Review, 12(1), 151-160.
Klineberg, E., Rushworth, A., Bibby, H., Bennett, D., Steinbeck, K. et Towns, S. (2014). Adolescent chronic fatigue syndrome and somatoform disorders: A prospective clinical study. Journal of Paediatric Child Health, 50(10), 775-781.
Lieb, R., Zimmermann, P., Friis, R. H., Höfler, M., Tholen, S. et Wittchen, H. U. (2002). The natural course of DSM-IV somatoform disorders and syndromes among adolescents and young adults: A prospective-longitudinal community study. European Psychiatry, 17(6), 321-331.
Marty, P., de M’Uzan, M. et David, C. (1963). L’investigation psychosomatique : sept observations cliniques (2e éd). Paris : Presses universitaires de France, « Le fil rouge ».
McDougall, J. (1982). Alexithymia: A psychoanalytic viewpoint. Psychotherapy and Psychosomatics, 38(1), 81-90.
Noël-Gagné, B., Paquette, L., Picard, L., Fortin, M.-C. et Stheneur, C. (mars 2018). Étude pré-expérimentale de l’impact d’une psychothérapie de groupe sur l’alexithymie et l’expérience douloureuse d’adolescents présentant des troubles somatoformes. Affiche présentée au 40e Congrès de la Société québécoise pour la recherche en psychologie (SQRP).
Speca, M., Carlson, L. E., Goodey, E. et Angen, M. (2000). A randomized, wait-list controlled clinical trial: The effect of a mindfulness meditation-based stress reduction program on mood and symptoms of stress in cancer outpatients. Psychosomatic Medicine, 62, 613-622.
Tellier, G. (1991). Qu’expriment les adolescents à travers leurs problèmes psychosomatiques? Le clinicien, mars,131-143.
