Évaluation de la somatisation selon l’approche psychodynamique expérientielle

Œuvrant au sein des programmes de médecine psychosomatique et de traumatologie de l'Hôpital du Sacré-Coeur de Montréal, le Dr Bouthillier se spécialise depuis 20 ans dans le traitement psychologique des patients souffrant de somatisation persistante et de syndromes somatiques fonctionnels et psychophysiologiques. Il est présentement engagé dans un programme de certification sous la supervision du Dr Allan Abbass, psychiatre, et du Dr Joel Town, psychologue.
La psychothérapie psychodynamique expérientielle (EDT, Experiential Dynamic Therapy) fait partie de la famille des psychothérapies psychodynamiques brèves dont la particularité centrale est de favoriser et de mobiliser chez le patient l’expérience d’affects qui sont sous l’influence de mécanismes de répression et de refoulement. Parmi ces psychothérapies expérientielles, la psychothérapie psychodynamique brève de Davanloo (1999, 2001, 2005) a le propre de se focaliser sur l’expérience émotionnelle sur un mode somatique et de formuler un modèle décrivant comment cette expérience se trouve à être convertie sous forme de symptômes d’anxiété somatique et de symptômes fonctionnels (Davanloo, 2005; Abbass, 2015). Ce traitement cherche à interrompre la somatisation en développant la capacité du patient à tolérer l’anxiété découlant de l’expérience d’émotions douloureuses, à reconnaître ces émotions et à les ressentir afin de les assimiler et de pouvoir recourir à des modes d’expression plus adaptés (Cooper et coll., 2018).
Il existe présentement plus d’une quinzaine d’études portant précisément sur le traitement de la somatisation et des troubles fonctionnels dans cette modalité, dont sept sont des essais cliniques randomisés. Ces études cliniques montrent une réduction significative des symptômes pour plusieurs symptômes fonctionnels comme les douleurs pelviennes, le trouble du mouvement fonctionnel, les céphalées de tension, les crises épileptiques fonctionnelles, le syndrome de l’intestin irritable, les dermatites et les troubles neurologiques fonctionnels (Cooper et coll., 2017). L’ampleur de l’effet clinique du traitement est de modérée à grande selon les études. Dans le domaine de la douleur chronique, l’Intensive Short-Term Dynamic Psychotherapy (ISTDP) surpasse l’approche de réduction du stress basée sur la méditation pleine conscience (Behzad, 2016). On note des retombées économiques importantes au chapitre de l’économie des soins de santé et qui se maintiennent dans les trois années suivant la fin d’un traitement (Abbass et coll., 2015).
L’espace alloué ne permet pas de décrire et d’illustrer ce traitement dans cet article. Le lecteur intéressé pourra consulter les références offertes ci-dessous. Le présent article se centrera sur l’approche psychodiagnostique privilégiée afin d’évaluer et d’observer directement la somatisation. Cette méthode d’évaluation peut être incorporée dans différentes approches cliniques.
Schéma d’expression somatique des émotions
Avant d’entreprendre la démarche d’évaluation de la somatisation, il est nécessaire de bien savoir différencier celle-ci de l’expression somatique des émotions. Davanloo, sur la base d’observations échelonnées sur une trentaine d’années, a défini des schémas spécifiques d’expression somatique des émotions de base qui font office de norme. À titre d’exemple, la colère est une émotion ressentie comme une sensation interne de chaleur et d’énergie pouvant apparaître dans les pieds ou bien dans le bas de l’abdomen et se dirigeant vers la poitrine, pour ensuite parcourir le cou et les bras et culminer par une sensation de mobilisation motrice dans les mains. Des chercheurs ont démontré les corrélats neurobiologiques de l’expérience émotionnelle (Gaillard, 1992; Nerborsky, 2006). Plus récemment, des chercheurs finlandais ont établi par des études thermographiques des schémas d’activation autonomique compatibles avec les profils décrits par Davanloo (Nummenmaa et coll., 2014, voir illustration).
Le mécanisme de la somatisation
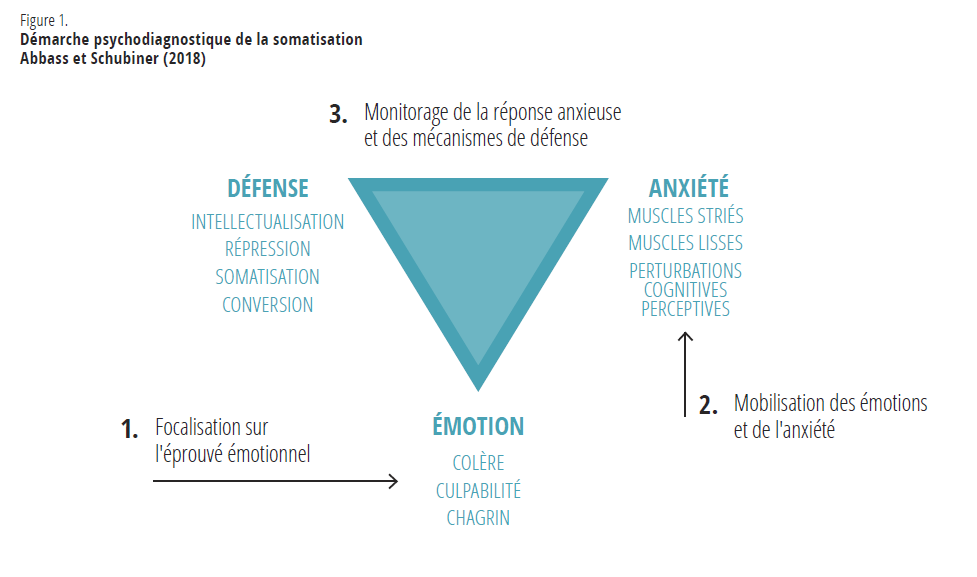
Lorsque les émotions ressenties sont pénibles, terrifiantes, conflictuelles ou jugées inacceptables, elles génèrent une anxiété importante qui activera des mécanismes de défense visant à les réprimer et à soulager l’anxiété. Ceci est généralement le destin des émotions qu’éprouvent les enfants lorsque leurs figures d’attachement les soumettent à des traumatismes émotionnels ou à tout sévice affectif persistant. Dans ces contextes, ils ressentiront une gamme d’émotions souvent conflictuelles, composée de tristesse, de rage, de culpabilité et d’affection envers la figure d’attachement. Lorsque cet amalgame d’émotions échappe à la conscience, l’anxiété et les mécanismes de défense qui y sont associés seront aussi en dehors du champ de la conscience et opéreront de façon inconsciente.
Ainsi, la rage ou la colère sera l’objet de processus d’inhibition ou de distorsions dont la fonction sera de protéger de cette rage la relation d’attachement, donnant ainsi naissance à une somatisation (ex. : une sensation de resserrement douloureuse dans la gorge). L’enfant développera donc un mécanisme d’inhibition et de refoulement de sa colère et deviendra sujet à des somatisations diverses comme des douleurs abdominales, des céphalées, des symptômes dépressifs et des troubles relationnels (Katon et coll., 2001). Dans certaines situations, la somatisation manifestée laisse même à penser que celle-ci est en quelque sorte une forme de punition physique que s’inflige l’enfant pour avoir éprouvé ces sentiments hostiles inacceptables (Abbass, 2015). Lorsque plus tard dans la vie adulte des évènements interpersonnels seront source de souffrance émotionnelle, ils activeront le système d’attachement, et la rage se trouvera internalisée et provoquera anxiété et somatisation. L’autre se trouvera protégé de la rage au sein de la relation, mais l’individu deviendra captif de ce mécanisme lui permettant de juguler ses émotions conflictuelles.
Détection des schémas de somatisation
Lorsque l’émotion soulevée se trouve soumise à des processus d’inhibition, l’anxiété somatique inconsciente qui en découle est diffusée selon quatre trajectoires physiologiques observables (Davanloo, 2001; Abbass, 2005). Une première trajectoire emprunte les muscles striés, qui sont des muscles dont le contrôle est volontaire, et se manifeste initialement dans le pouce, puis dans les muscles des mains, pour ensuite parcourir les bras, le cou et le visage et descendre dans la poitrine, l’abdomen, les jambes et les pieds. En consultation, ces manifestations s’observent chez le patient lorsqu’il serre les poings, lorsqu’il soupire ou qu’il rapporte une oppression à la poitrine. Ces manifestations somatiques d’anxiété sont compatibles avec celles survenant lors de la réponse de mobilisation (fight or flight) de la branche sympathique du système nerveux autonome (Porges et Dana, 2018; Porges, 2011). Les plaintes fonctionnelles rapportées sont généralement des céphalées de tension, des étourdissements, des douleurs thoraciques et lombaires, ainsi que des douleurs dans les mâchoires et les épaules (Abbass, 2005, 2015).
Une seconde trajectoire physiologique de l’anxiété somatique inconsciente est celle des muscles lisses, qui subissent une mise en tension. Les muscles lisses sont des muscles involontaires qui se retrouvent dans les parois vasculaires impliquées dans la tonicité artérielle et la vasomotricité, dans les parois du tube digestif ainsi que dans les bronches des voies respiratoires, les voies urinaires et les voies génitales. En consultation, les manifestations observables prennent la forme de crampes abdominales, de reflux oesophagien, de nausées, de rougissement et de sensations migraineuses. Ces manifestations somatiques d’anxiété sont compatibles avec celle survenant lors de la réponse d’immobilisation (freeze) propre à la branche parasympathique (vagale dorsale) du système nerveux autonome (Porges et Dana, 2018; Porges, 2011). Lorsque l’anxiété se diffuse dans les muscles lisses dans le travail d’élaboration émotionnelle, le clinicien n’observe pas de tension dans les muscles striés. Le patient paraît faussement détendu puisqu’aucun signe de tension musculaire n’est perceptible. Les plaintes fonctionnelles rapportées sont alors de l’hypertension, des chocs vagaux, des migraines, de l’asthme, des symptômes gastro-intestinaux idiopathiques, des vomissements incoercibles, des urgences fécales et des mictions (Abbass, 2005, 2015).
La troisième trajectoire que l’anxiété somatique inconsciente peut parcourir prend la forme de perturbations dites cognitives et perceptuelles qui interrompent généralement les capacités de la personne de penser et de réfléchir. En consultation, les manifestations observables les plus courantes sont : la vision trouble, la vision en tunnel, la perte du fil de ses idées, la confusion ou la survenue d’absences. Ces manifestations d’anxiété de nature dissociative sont compatibles avec celle survenant lors de la réponse d’immobilisation propre à la branche parasympathique (vagale dorsale) du système nerveux autonome (Porges et Dana, 2018; Porges, 2011). Les plaintes fonctionnelles souvent rapportées sont alors des symptômes de conversion sensorielle comme une perte de l’ouïe ou de la vision, une perte de conscience, des crises pseudo-épileptiques, des crises dissociatives et des hallucinations (Abbass, 2005, 2015).
L’anxiété découlant de l’exposition émotionnelle peut produire également des symptômes conversionnels. Dans le présent modèle, la conversion s’exprime de manière localisée ou diffuse sous forme de faiblesse musculaire ou de paralysie. Lorsqu’un processus de conversion est actif, la personne ne ressent plus d’anxiété dans les muscles striés, elle paraît « détendue » même si elle est incapable de bouger ou de parler. Ces manifestations peuvent être aiguës ou chroniques. La personne apparaît affaiblie et dit ressentir de la faiblesse dans certaines parties de son corps (Abbass, 2015).
Mécanismes de défense
L’anxiété soulevée par le travail émotionnel active des mécanismes de défense qui ont pour but de la juguler. Un premier type se constituera de mécanismes de répression émotionnelle comme l’intellectualisation ou l’isolation des affects. Dans ce cas, le sujet sera conscient cognitivement qu’il fait l’expérience d’une émotion, mais cette dernière ne sera pas ressentie somatiquement. Le second type de mécanismes fera intervenir des processus de refoulement où les émotions seront déplacées dans le corps sans être mentalisées. Par exemple, une forte colère associée à de la culpabilité provoquera de la diarrhée sans que le sujet se rende compte qu’il ressent des émotions.
Éprouver les émotions aide à surmonter la somatisation
Lorsque les émotions sont ressenties consciemment, elles ne seront pas par définition somatisées (Abbass, 2005). Par exemple, lorsque l’expérience de la rage est ressentie somatiquement, elle se caractérise par une montée d’énergie vers le haut du corps qui s’oppose au mouvement vers le bas de l’anxiété et de la somatisation. Au moment où culmine l’expérience émotionnelle, la somatisation est interrompue temporairement ou réduite. Lorsque le patient et le thérapeute font l’observation de ce phénomène, ils sont en mesure de formuler des hypothèses ou des inférences sur la relation entre l’expérience émotionnelle et la somatisation.
L’examen du système émotionnel
Considérant que le processus de somatisation est inconscient pour le patient, il est proposé dans cette démarche de le reconnaître ou de le « diagnostiquer » sur la base d’observations directes plutôt que sur la base du contenu des épisodes de somatisation rapportés par le patient. L’évaluation émotionnelle proposée ici est en quelque sorte une « palpation » du système émotionnel, un peu comme la procédure qu’utiliserait le médecin lors d’un examen physique (Cooper, 2017). Ce processus d’examen doit se dérouler dans le contexte d’une relation thérapeutique où le patient est ouvert et intéressé à examiner la contribution des émotions dans sa symptomatologie somatique. Pour lancer la démarche et mobiliser une réponse somatique émotionnelle, on demandera généralement au patient de relater un évènement chargé émotionnellement en lien avec ses malaises ou autre chose de significatif pour lui et les sentiments qui y sont rattachés. De cette manière, il sera possible d’observer comment les émotions du patient l’affectent physiquement. Si celui-ci manifeste de l’anxiété devant la situation, alors il est possible d’examiner quelles émotions il ressent dans le contexte même de l’entrevue.
Afin de maintenir l’attention sur l’expérience émotionnelle de manière optimale et sécuritaire pour voir la somatisation se manifester, on utilise comme guide le triangle du conflit de Malan (Malan, 1979). Lorsque la centration sur l’expérience émotionnelle soulève de l’anxiété, il est nécessaire d’établir si celle-ci ne déborde pas les capacités du patient. Ainsi, lorsqu’elle se diffuse dans les muscles lisses ou sous forme de perturbations cognitives et perceptuelles, l’anxiété sera jugée trop intense pour le travail d’élaboration émotionnelle et ce travail sera interrompu afin de réduire le niveau d’anxiété. Une manière de la diminuer consiste à présenter au client un résumé de la chaîne des facteurs ayant mené à l’exacerbation de l’anxiété. Si le patient réagit aux questions par des mécanismes de défense (ex. : intellectualisation, projections, etc.), des interventions visant à les interrompre seront utilisées afin de favoriser le retour à l’expérience émotionnelle. Le lecteur intéressé à en savoir plus pourra trouver dans Abbass et Schubiner (2018) une illustration de la méthode.
Interprétation des réponses observées
Cette démarche d’évaluation centrée sur l’expérience émotionnelle permettra d’observer quatre réponses somatiques possibles. 1) La modulation transitoire du symptôme dans son intensité. Dans cette situation, le symptôme s’amplifie en lien avec la focalisation sur l’expérience somatique de l’émotion et ensuite diminue lorsque l’attention s’éloigne de celle-ci. Dans ce cas, il est possible de conclure à la présence probable d’un processus actif de somatisation. Une psychothérapie expérientielle serait recommandée. Soulignons que la disparition du symptôme, même transitoire, est la meilleure démonstration que la somatisation des émotions est un facteur menant aux symptômes somatiques. 2) La disparition du symptôme. La conclusion est qu’il s’agissait d’une somatisation, et la conduite clinique viserait le maintien des gains. 3) La persistance du symptôme. Ici, aucun changement n’est observé; par conséquent, la somatisation est peu probable et des facteurs possiblement d’ordre physique sont en cause. 4) La réponse somatique diffuse. La conclusion sera que les facteurs émotionnels n’ont pas de lien avec le symptôme. D’autres examens pourraient être envisagés.
Précautions
Plusieurs précautions doivent être envisagées lors de l’interprétation de ces quatre réponses. D’abord, il y a la possibilité de faux positifs liés à une modulation fortuite de l’intensité du symptôme pendant l’examen ou en lien avec un problème de santé potentiel nullement lié à la somatisation et qui n’a pas encore été identifié. Ensuite, il y a la possibilité de faux négatifs liés aux compétences insuffisantes du clinicien ou aux caractéristiques du patient, telles qu’une attitude très défensive ou la prise d’un médicament.
Les candidats les plus aptes à avoir des réponses valides sont ceux qui manifestent lors de l’examen des signes d’anxiété somatique inconsciente qui s’expriment dans les muscles striés. Les patients qui ont des histoires personnelles de psychopathologie et de troubles fonctionnels sont de bons candidats. Les patients montrant une attitude complètement fermée doivent être sensibilisés adéquatement à la démarche, sans quoi celle-ci pourrait porter atteinte à l’alliance thérapeutique en créant de la confusion dans la conceptualisation du problème somatique. Enfin, la présente démarche doit tenir compte du degré de fragilité des patients, en particulier s’ils sont activement suicidaires ou présentent des symptômes dissociatifs, des troubles graves de la personnalité ou d’intenses symptômes de conversion (Abbass, 2015). Lorsque le patient manifeste des signes d’anxiété dans les muscles lisses ou sous forme de perturbations cognitives perceptuelles, donc suggérant une réponse parasympathique, l’exposition émotionnelle doit être arrêtée et la régulation de l’anxiété du patient privilégiée.
Bibliographie
- Abbass, A. (2005). Somatization: Diagnosing it sooner through emotion-focused interviewing. Journal of Family Practice, 54, 215-24.
- Abbass, A. (2015). Reaching Through Resistance: Advance Psychotherapy Techniques. Kansas City: Seven Leaves Press.
- Abbass, A., Kisely, S., Rasic, D., Town, J. M. et Johansson, R. (2015). Long-Term Healthcare Cost Reduction with Intensive Short-Term Dynamic Psychotherapy in a Tertiary Psychiatric Service. Journal of Psychiatric Research, 64, 114-120.
- Abbass, A., Lovas, D. et Purdy, A. (2008). Direct diagnosis and management of emotional factors in chronic headache patients. Cephalalgia, 28, 1305-1314.
- Abbass, A. et Schubiner, H. (2018). Hidden from View: A clinician guide to psychophysiological disorders. Psychophysiological Press: Pleasant Ridge.
- Behzad, C., Mohammadkhani, P. et Dolatshahee, B. (2016). Efficacy of Intensive Short-Term Dynamic Psychotherapy for Medically Unexplained Pain: A pilot three-armed randomized controlled trial comparison with mindfulness-based stress reduction. Psychotherapy and Psychosomatic, 85, 123-125.
- Cooper, A., Abbass, A. et Town, J. (2017). Implementing a psychotherapy service for medically unexplained symptoms in primary care setting. Journal of Clinical Medicine, 6, 109-141.
- Davanloo, H. (1990). Unlocking the Unconscious: Selected papers of Habib Davanloo. New York: Wiley.
- Davanloo, H. (2001). Intensive Short-Term Dynamic Psychotherapy: Extended major direct access to the unconscious. European Psychotherapy, 2, 25-70.
- Davanloo, H. (2005). Intensive short-term dynamic psychotherapy. Dans Sadock, B. J. et Sadock, V. A. (éd.). Kaplan & Sadock’s Comprehensive Textbook of Psychiatry. Philadelphie: Lippincott, Williams and Wilkins, 2628-2652.
- Gaillard, J. M. (1992). Neurobiology of unlocking the unconscious. International Journal of Short-Term Psychotherapy, 7, 89-107.
- Malan, D. (1979). Individual Psychotherapy and the Science of Psychodynamics. Londres: Butterworth.
- Neborsky, R. (2006). Brain, Mind, and Dyadic Change Processes. Journal of Clinical Psychology, 62, 523-538.
- Nummenmaa, L., Glerean, E., Hari, R. et Hietanen, J. K. (2014). Bodily Maps of Emotions. Proceedings of the National Academy of Sciences, 111, 646-651.
- Porges, S. (2011). The Polyvagal Theory: Neurophysiological foundation of emotions, attachment, communication, and self-regulation. New York: W. W. Norton & Company.
- Porges, S. et Dana, D. (2018). Clinical Applications of the Polyvagal Theory: The emergence of polyvagal-informed therapies. New York: W. W. Norton & Company.
