Tout ce que vous n’avez jamais voulu savoir sur les probabilités… mais qui vous sera utile!
 Dr Jean-Pierre Chartrand, psychologue et neuropsychologue
Dr Jean-Pierre Chartrand, psychologue et neuropsychologue
Le Dr Chartrand a oeuvré de 2010 à 2017 au CLSC de Montréal-Nord. Il a co-fondé l’Association québécoise des neuropsychologues et y a notamment exercé le rôle de président de 2016 à 2018. Il s’intéresse particulièrement au développement du jugement clinique ainsi qu’à la pratique basée sur les données probantes.

Le Dr Kennepohl oeuvre en pratique privée à la clinique Expertise Neurosciences. Il s’intéresse particulièrement à la formation en neuropsychologie et en psychologie clinique ainsi qu’aux bases théoriques et empiriques de l’évaluation en neuropsychologie clinique.
L’évaluation psychologique vise habituellement à conclure à la présence ou à l’absence d’une condition. Pourtant, la conclusion formelle d’un trouble mental ou d’un trouble neuropsychologique comporte toujours une part d’incertitude. Une des problématiques évoquées comme sources d’erreurs, incluant notamment le surdiagnostic, est l’ignorance du taux de base et des probabilités conditionnelles (ex. : Labarge, McCaffrey et Brown, 2003). De meilleures connaissances sur l’utilisation des statistiques1 peuvent avoir des répercussions notables sur les décisions des professionnels de la santé (Gigerenzer, Gaissmaier, Kurz-Milcke, Schwartz et Woloshin, 2007). Loin de vouloir convertir les psychologues en statisticiens, ce texte fera plutôt un bref survol de certains concepts de base liés aux probabilités et démontrera l’impact potentiel de ceux-ci sur la pratique clinique.
Probabilités conditionnelles
L’importance des probabilités conditionnelles en évaluation a souvent été soulignée (Meehl et Rosen, 1955; Swets, Dawes et Monahan, 2000). Une probabilité « conditionnelle » dépend toujours de son contexte. Par exemple, on pourrait vouloir estimer la probabilité qu’une patiente ait une dépression, alors qu’elle se plaint d’une tristesse importante et d’une baisse de motivation. Si la patiente nous informe dès le début de l’entrevue qu’elle a eu deux épisodes dépressifs majeurs au cours des quatre dernières années, et que le premier épisode était sévère, la probabilité qu’il y ait réellement une dépression majeure sera plus grande (Burcusa et Iacono, 2007). Selon cette perspective, la finalité d’une évaluation serait de déterminer quelle conclusion diagnostique est la plus probable.
Explorons une autre mise en situation : quelle est la probabilité qu’une personne prise aléatoirement dans la population présente une déficience intellectuelle? Si on se fie seulement à la prévalence dans la population générale, la réponse serait de 1 % (Maulik, Mascarenhas, Mathers, Dua et Saxena, 2011). Par contre, sachant que cette personne a déjà un diagnostic de trouble du spectre de l’autisme, la probabilité qu’il y ait désormais une déficience intellectuelle augmente considérablement (de 16,7 % à 84 %, selon les études; Postorino et coll., 2016). Cet exemple illustre bien comment une probabilité initiale, déterminée dans ce cas-ci par la prévalence, peut être radicalement modifiée par la survenue de nouvelles informations. Comme on peut le voir à la figure 1, l’application clinique la plus simple des probabilités conditionnelles consiste à :
- considérer la probabilité initiale;
- faire une mise à jour du contexte, que ce soit à l’aide d’informations cliniques ou d’un résultat à un test;
- estimer la nouvelle probabilité (postérieure) qui s’applique.
Figure 1 - Exemple d'application des probabilités conditionnelles

Sensibilité et spécificité
En choisissant une méthode d’évaluation, il est essentiel d’évaluer sa capacité à différencier ceux qui sont porteurs d’une condition de ceux qui ne l’ont pas. La sensibilité correspond au pourcentage de personnes qui ont réellement la condition et qui sont correctement identifiées par la méthode choisie, alors que la spécificité correspond au pourcentage de personnes qui n’ont pas la condition et qui sont correctement identifiées. Par exemple, lors de la validation d’un test de dépistage d’une condition clinique telle que la dépression, on détermine qu’à un score-seuil optimal de 11/20 et plus, on obtient une sensibilité de 94 % et une spécificité de 90 %. Par conséquent, en effectuant un dépistage auprès d’un total de 200 personnes et en supposant une prévalence de 50 %, ce test émet un résultat positif pour 94 des 100 personnes qui ont réellement une dépression, alors qu’il émet un résultat négatif pour 90 des 100 personnes qui n’ont pas de dépression. Bien que l’on détermine habituellement un score-seuil qui maximise à la fois la sensibilité et la spécificité, il est toujours possible de choisir une autre limite, ce qui a pour conséquence de modifier les valeurs de sensibilité et de spécificité. En pratique, l’augmentation de la sensibilité se fait au détriment de la spécificité, et vice versa. Les données fictives du test de dépistage, de même que le score-seuil, sont présentés à la figure 2.
Figure 2 - Scores obtenus à la validation d’un test de dépistage
La zone ombragée représente les personnes (cercles) chez qui on suggère la présence d’une dépression.
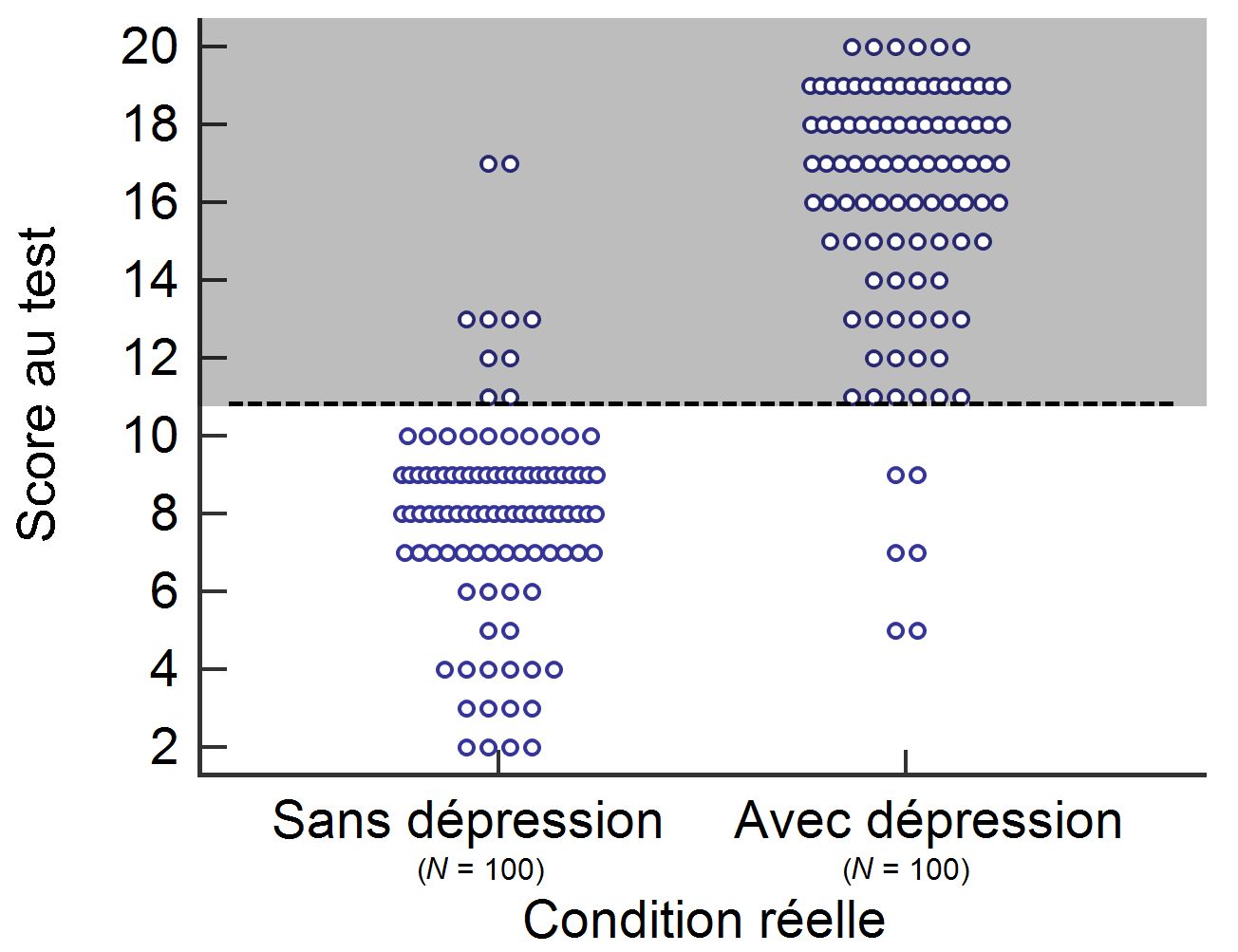
Rappelons que les valeurs de sensibilité et de spécificité décrivent la performance générale d’un test à une prévalence de 50 %, c’est-à-dire dans un contexte où la moitié des personnes évaluées ont réellement la condition d’intérêt. Cette « prévalence fictive » est fréquemment utilisée en recherche, puisque plusieurs tests ou procédures sont validés auprès de deux groupes de taille comparable. Or, dans la pratique clinique, les prévalences estimées sont souvent bien en deçà de 50 %. Par ailleurs, les valeurs de sensibilité et de spécificité ne permettent pas de se prononcer sur la probabilité qui découle du résultat d’un individu. Pourtant, le défi des cliniciens réside dans le choix de méthodes leur permettant de répondre à ce type de question (ex. : « Est-ce que mon client est dépressif? »).
Valeurs prédictives
À l’inverse des valeurs de sensibilité et de spécificité, les valeurs prédictives représentent la probabilité postérieure qui découle d’un résultat et permettent de se prononcer sur le résultat d’un individu. La valeur prédictive positive répond à la question « Sachant que le résultat est positif, quelles sont les chances que la problématique soit réellement présente chez mon patient? », alors que la valeur prédictive négative répond à la question « Sachant que le résultat est négatif, quelles sont les chances que la problématique ne soit réellement pas présente? ». Ces valeurs prédictives sont calculées à partir du taux de base de la problématique et des valeurs de sensibilité et de spécificité. Nous référons les lecteurs intéressés à connaître les équations utilisées pour le calcul de ces valeurs à consulter l’article de Glaros et Kline (1988). Il suffit de retenir que les valeurs prédictives permettent de répondre à des questions qui sont beaucoup plus près de la réalité clinique que la sensibilité et la spécificité.
Application en contexte clinique Prenons l’exemple d’une psychologue, nouvellement diplômée, qui vient de terminer sa formation dans un milieu hospitalier reconnu pour son expertise diagnostique, entre autres pour ce qui est du trouble déficitaire de l’attention (TDAH). Cette équipe aurait réalisé plusieurs études démontrant la validité de ses méthodes, en utilisant notamment une entrevue clinique structurée et des tests psychométriques. Certaines études font la mention d’une sensibilité de 94 % et d’une spécificité de 90 %. Notons que ces résultats sont très semblables à ceux du test de dépistage présenté à la figure 2.
Notre psychologue pourrait s’attendre à obtenir des résultats semblables à son nouveau poste au sein d’une clinique communautaire, où elle aura le mandat, entre autres, d’évaluer la présence d’un TDAH parmi ceux qui en font la demande. Mais quand elle en discute avec son ancienne superviseure, elle est étonnée que l’opinion de celle-ci semble beaucoup plus mitigée. Elle explique que l’approche préconisée, et plus particulièrement les différents seuils utilisés, ne sont pas adaptés à toutes les situations. Un des facteurs les plus importants à considérer à la nouvelle clinique sera le taux de prévalence du TDAH.
Dans une clinique spécialisée, la prévalence de la condition d’intérêt est souvent beaucoup plus élevée que ce qui prévaut au sein de la population générale. En fait, rappelons que pour bien valider une méthode d’évaluation, la situation optimale demeure une prévalence d’environ 50 %. Présumons que c’est le cas à la clinique spécialisée pour le TDAH. Si le taux de prévalence diffère de 50 %, d’autres considérations s’imposent. Présumons que la prévalence du TDAH dans la clinique communautaire est d’environ 5 %, comme celle décrite au DSM-5 (American Psychiatric Association, 2013). Sans mettre en cause la qualité des méthodes d’évaluation (décrite en termes de sensibilité/spécificité), ce simple changement du taux de prévalence aura un impact très important. Entre autres, ceci augmentera beaucoup le risque de faux positifs et donc de surdiagnostics. Autrement dit, beaucoup plus de gens qui n’ont pas de TDAH recevront faussement ce diagnostic psychologique.
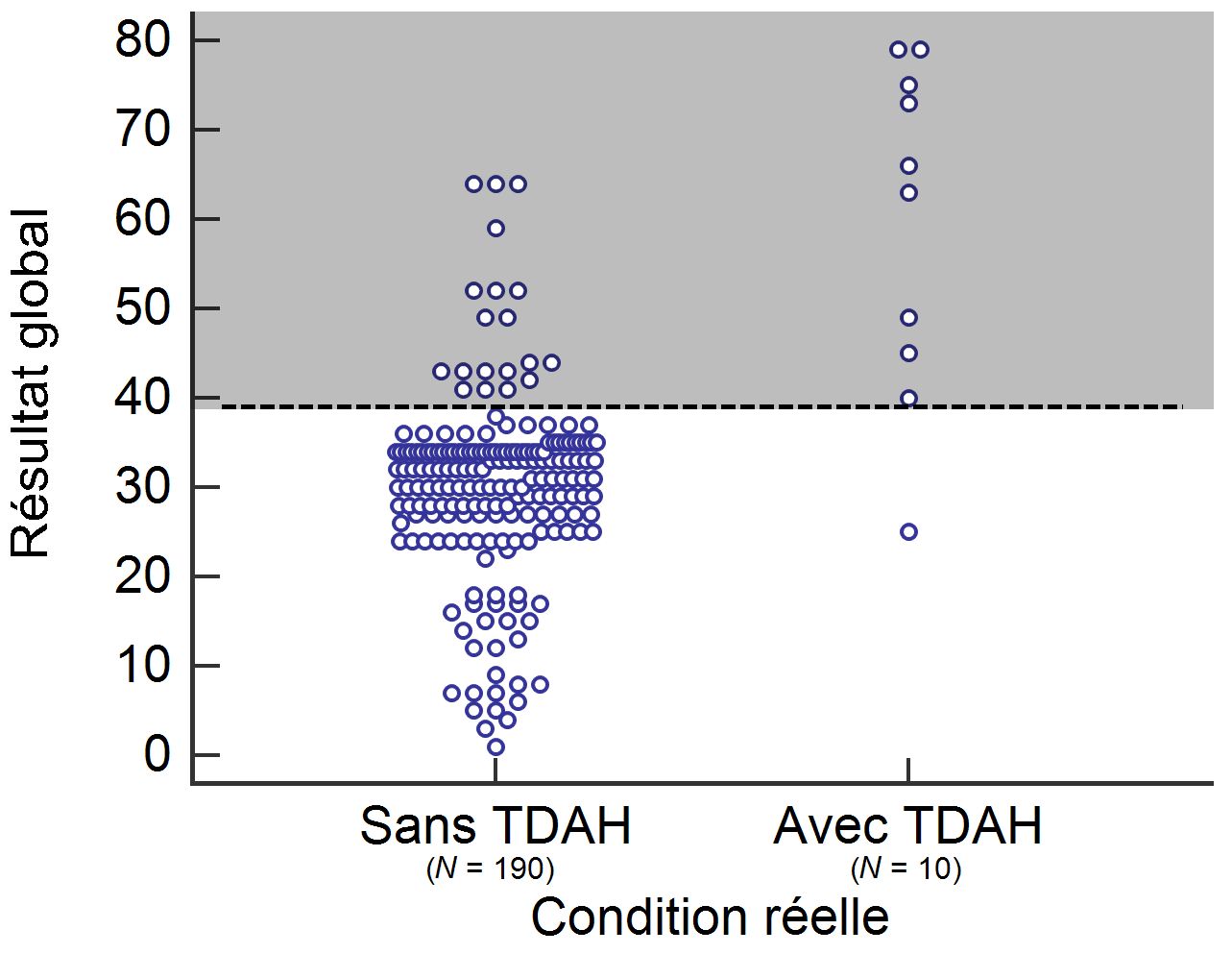
L’ancienne superviseure de notre jeune psychologue est catégorique : si elle évalue 200 clients pour un motif de TDAH au cours de sa première année, on peut prévoir que 28 personnes seront identifiées comme ayant un TDAH en utilisant les méthodes d’évaluation de la clinique spécialisée. Malgré les hautes valeurs de sensibilité et de spécificité, la faible prévalence fera en sorte que les personnes seront classées différemment. Seulement 9 des 28 personnes identifiées comme ayant un TDAH en auront réellement un, les 19 autres étant de faux positifs (voir la zone ombragée de la figure 3). En d’autres termes, sachant qu’une personne obtient un résultat positif à l’évaluation, elle n’aura qu’une chance sur trois d’avoir un TDAH, ce qui représente une valeur prédictive positive de 33 %. Cet exemple illustre une idée fondamentale et essentielle dans l’intégration des probabilités : une excellente approche, bien validée sur le plan empirique, peut néanmoins mener à des résultats très différents selon le contexte de pratique, notamment en fonction de la prévalence de la condition d’intérêt.
Figure 3 - Répartition des clients à la suite d’une évaluation du TDAH.
La zone ombragée représente les personnes (cercles) chez lesquelles on conclut à un TDAH.
Que faire en pratique?
Dans la mesure du possible, il serait utile de tenter d’estimer le taux de prévalence dans son milieu de pratique pour différentes conditions récurrentes. Évidemment, il n’est pas possible d’effectuer une étude épidémiologique pour toutes les conditions avec lesquelles on doit intervenir. Toutefois, il est certainement utile de se rappeler que certaines données sont à portée de main, du moins pour estimer les probabilités antérieures. À titre d’exemple, le DSM-5 est un manuel à la fois diagnostique et statistique, qui fournit aussi des données épidémiologiques pour la plupart des troubles mentaux.
Dans les cas plus complexes, où il demeure difficile de statuer sur la nature du problème, une attitude probabiliste nous permet de pencher plus fortement vers la condition la plus prévalente, avant même de procéder à une évaluation plus approfondie. À titre d’exemple, vous rencontrez une avocate de 37 ans qui a eu deux épisodes dépressifs par le passé. En l’absence d’autres informations, il demeure a priori plus probable que ses problèmes de concentration soient attribuables à un nouvel épisode dépressif plutôt qu’à un TDAH se manifestant à l’âge adulte.
Enfin, que ce soit dans un contexte d’évaluation ou d’intervention, la prévalence de la condition d’intérêt devrait jouer un rôle prépondérant dans notre pensée clinique. À moins que l’on se trouve dans une clinique ultraspécialisée, le taux de prévalence pour la plupart des problématiques cliniques sera plus faible que 50 %. Dans ces situations, une conclusion positive doit toujours être interprétée avec beaucoup de prudence pour éviter le surdiagnostic.
Conclusion
Nous avons présenté quelques exemples où une pensée plus probabiliste peut aider à mieux évaluer une condition clinique. Ces notions ne se limitent pas à des mesures quantitatives, mais peuvent s’appliquer à toute situation où une psychologue est appelée à prendre une décision. À notre avis, des notions de statistiques appliquées devraient être abordées au cursus doctoral afin qu’on évite certains pièges. Finalement, l’intégration de certains aspects de la pensée probabiliste ne constitue aucunement une renonciation au jugement clinique. Dans toute interaction clinique, la chaîne nécessaire pour comprendre la totalité des probabilités pour décrire notre client est infinie. Il y aura toujours des informations partielles ou non disponibles, et la clinicienne devra nécessairement juger des informations les plus pertinentes dans chaque cas.
Références et bibliographie
Références
- Dans la littérature scientifique, on utilise l’expression littératie statistique.
- Chez les médecins, l’organisation d’un premier symposium québécois sur le surdiagnostic en 2014 démontre une prise de conscience à l’égard de cette problématique.
Bibliographie
- American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders DSM-5 (5e éd.). Arlington, VA : American Psychiatric Publishing.
- Brase, G. L. et Hill, W. T. (2015). Good fences make for good neighbors but bad science: a review of what improves Bayesian reasoning and why. Frontiers in Psychology, 6, 340.
- Burcusa, S. L. et Iacono, W. G. (2007). Risk for recurrence in depression. Clinical psychology review, 27(8), 959-985.
- Glaros, A. G. et Kline, R. B. (1988). Understanding the accuracy of tests with cutting scores: The sensitivity, specificity, and predictive value model. Journal of Clinical Psychology, 44(6), 1013-1023.
- Grove, W. M. et Lloyd, M. (2006). Meehl’s contribution to clinical versus statistical prediction. Journal of Abnormal Psychology, 115(2), 192.
- Gigerenzer, G., Gaissmaier, W., Kurz-Milcke, E., Schwartz, L. M. et Woloshin, S. (2007). Helping doctors and patients make sense of health statistics. Psychological Science in the Public Interest, 8(2), 53-96.
- Labarge, A. S., McCaffrey, R. J. et Brown, T. A. (2003). Neuropsychologists’ abilities to determine the predictive value of diagnostic tests. Archives of Clinical Neuropsychology, 18(2), 165-175.
- Maulik, P. K., Mascarenhas, M. N., Mathers, C. D., Dua, T. et Saxena, S. (2011). Prevalence of intellectual disability: a meta-analysis of population-based studies. Research in developmental disabilities, 32(2), 419-436.
- Meehl, P. E. et Rosen, A. (1955). Antecedent probability and the efficiency of psychometric signs, patterns, or cutting scores. Psychological Bulletin, 52(3), 194.
- Postorino, V., Fatta, L. M., Sanges, V., Giovagnoli, G., De Peppo, L., Vicari, S. et Mazzone, L. (2016). Intellectual disability in Autism Spectrum Disorder: Investigation of prevalence in an Italian sample of children and adolescents. Research in Developmental Disabilities, 48, 193-201.
- Swets, J. A., Dawes, R. M. et Monahan, J. (2000). Psychological science can improve diagnostic decisions. Psychological Science in the Public Interest, 1(1), 1-26.
