Catalyser le rétablissement en schizophrénie : déterminants et interventions à favoriser dans la pratique clinique du psychologue/neuropsychologue

La Dre Cellard est directrice scientifique adjointe et chercheuse régulière, Centre de recherche universitaire sur les jeunes et les familles (CRUJeF), chercheuse régulière au Centre de recherche CERVO et au Centre d'études et d'interventions en santé mentale (CÉISM) ainsi que professeure titulaire à l’École de psychologie de l’Université Laval. Elle s’intéresse notamment à la remédiation cognitive en tant que catalyseur pour favoriser le rétablissement.
 Dre Élisabeth Thibaudeau, psychologue et neuropsychologue
Dre Élisabeth Thibaudeau, psychologue et neuropsychologue
Dre Thibaudeau est diplômée avec mention d'un doctorat de l'Université Laval depuis 2020. Elle s’intéresse aux mécanismes cognitifs qui sous-tendent les déficits de cognition sociale en schizophrénie et à l’application de ces connaissances à la remédiation cognitive pour favoriser le rétablissement.

Amélie M. Achim
Mme Achim est professeure agrégée au Département de psychiatrie et neurosciences de l'Université Laval. Elle est aussi chercheure au Centre de recherche CERVO. Elle s’intéresse à la compréhension des déficits de cognition sociale en schizophrénie et à leur impact sur le rétablissement fonctionnel.

Pair aidant, consultant à la Direction des programmes santé mentale et dépendances du CIUSSS Capitale-Nationale – Institut universitaire en santé mentale de Québec et au programme d’intervention SIPP.
La schizophrénie est classée comme la maladie la plus incapacitante en phase aiguë et elle demeure la neuvième plus incapacitante en phase de rémission (Whiteford, Ferrari, Degenhardt, Feigin et Vos, 2015). Jusqu’à récemment, le modèle médical traditionnel soutenait qu’il était impossible de se rétablir de la schizophrénie (Whitwell, 1999). Depuis les années 1960, le mouvement des personnes ayant survécu à la psychiatrie (consumer/survivors) a mené à un modèle qui offre une perspective plus optimiste selon laquelle il est possible de se rétablir (Andresen, Oades et Caputi, 2003). L’objectif de cet article est de présenter les déterminants du rétablissement et les interventions qui le favorisent afin de guider le psychologue/neuropsychologue dans sa pratique clinique.
La schizophrénie : hypothèses étiologiques et rétablissement
La schizophrénie est entre autres caractérisée par des symptômes cliniques (ex. : des hallucinations, une diminution de la motivation, une faible autocritique) (American Psychiatric Associaion [APA], 2013), par des déficits cognitifs (ex. : des problèmes de mémoire) (Schaefer, Giangrande, Weinberger et Dickinson, 2013) et par des déficits de cognition sociale (ex. : une difficulté à comprendre les intentions d’autrui) (Savla, Vella, Armstrong, Penn et Twamley, 2013). L’apparition et le maintien des symptômes de la schizophrénie s’expliqueraient, selon le modèle vulnérabilité-stress, par des interactions entre les vulnérabilités génétique et environnementale (Zubin et Spring, 1977) et seraient modulés par le stress (Hankin et Abela, 2005). Mueser, Deavers, Penn et Cassisi (2013) ont proposé une perspective de rétablissement au modèle vulnérabilité-stress en misant sur la possibilité d’intervenir sur l’environnement de l’individu pour favoriser son rétablissement (voir la figure 1). Le rétablissement réfère à l’atteinte d’une vie valorisante qui a un sens pour l’individu (Martin et Franck, 2013), allant au-delà du traitement des symptômes et visant le bien-être subjectif et la réinsertion sociale (Andresen et coll., 2003) afin que l’individu puisse « vivre, travailler, apprendre et participer pleinement à sa communauté » [traduction libre] (House, 2012).
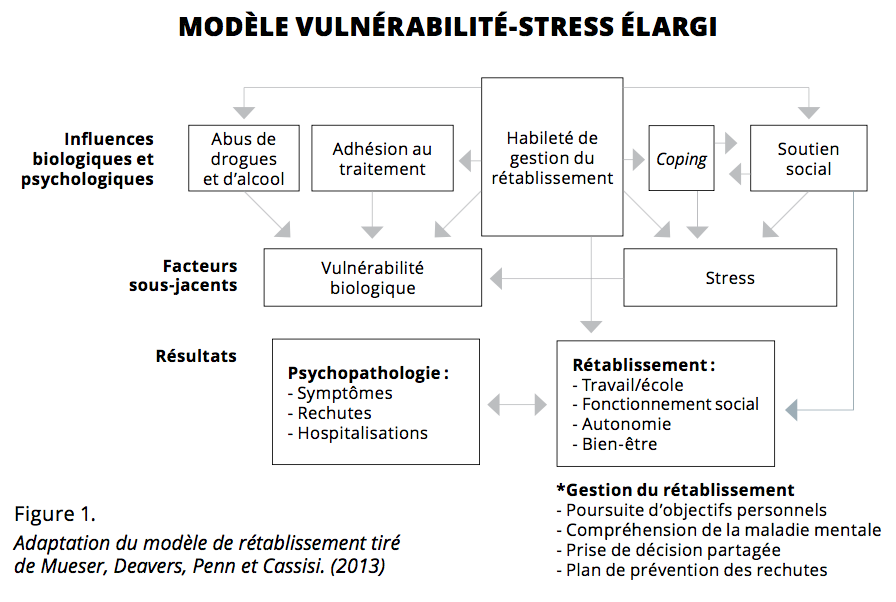
Pour atteindre le rétablissement, les individus passeraient par cinq stades selon Andresen et coll. (2003). Dans la première étape (moratoire), l’individu vit de la confusion, du déni et du désespoir vis-à-vis de son diagnostic. La seconde étape (prise de conscience) est caractérisée par l’espoir quant au rétablissement et à une définition de soi qui dépasse le diagnostic. Dans la troisième étape (préparation), l’individu effectue le bilan de ses valeurs, de ses forces et faiblesses et acquiert des connaissances sur son trouble. Dans la quatrième étape (reconstruction), l’individu se reconstruit une identité positive par une démarche d’essais et erreurs, il révise et met en place des objectifs et se responsabilise vis-à-vis de la gestion de son trouble et de son avenir. La cinquième étape (croissance) est l’atteinte d’un rétablissement qui n’implique pas une élimination totale des symptômes, mais plutôt une capacité à les gérer efficacement afin qu’ils n’altèrent plus le fonctionnement. Cette étape vise la réinsertion sociale de l’individu sur tous les plans et inclut la résilience et le maintien de l’espoir et d’une identité positive. Dans la pratique des psychologues/neuropsychologues, il est essentiel de reconnaître les déterminants qui favorisent le rétablissement et de trouver les interventions qui permettent de les promouvoir.
Les déterminants du rétablissement
Le sentiment d’espoir. Surmonter le désespoir qui caractérise la phase de moratoire (étape 1) est un élément clé pour mener la personne à prendre conscience qu’un avenir positif et un rétablissement sont possibles (étape 2) (Hoffmann, Kupper et Kunz, 2000). Le sentiment d’espoir peut émerger de l’individu, mais il peut aussi être suscité par un proche ou un pair aidant servant de modèle (Andresen et coll., 2003).
Se définir au-delà du trouble mental. Se redéfinir au-delà d’un diagnostic de schizophrénie est un défi majeur (Martin et Franck, 2013), mais cela représente une étape centrale de la prise de conscience vers le rétablissement (étape 2) (Andresen et coll., 2003). La prise en charge initiale soutenue peut mener l’individu à se définir autour des soins psychiatriques (Andresen et coll., 2003) et nécessite l’acceptation de symptômes désagréables associés au traitement et parfois de limitations fonctionnelles qui imposent de faire le deuil de certains projets (Andresen et coll., 2003). La mise sur pied de nouveaux objectifs est donc un facteur clé favorisant la responsabilisation de l’individu et une redéfinition positive (étape 4) (Andresen et coll., 2003).
L’autodétermination. L’autodétermination est une étape cruciale pour les trois dernières étapes du rétablissement (Andresen et coll., 2003) et elle réfère au sentiment de contrôle et à la responsabilisation de l’individu dans son rétablissement (Martin et Franck, 2013). Cela inclut la prise de décision partagée, soit l’implication active de l’individu dans les décisions qui concernent ses objectifs et son traitement (Deegan, 2007). La prise de décision partagée inclut un expert des connaissances scientifiques (le clinicien) et un expert du diagnostic au quotidien (la personne) (Deegan, 1988). L’autodétermination confère du contrôle à l’individu (Adams, Drake et Wolford, 2007) et favorise l’émergence de stratégies personnelles (Deegan, 2007), des éléments importants aux phases de reconstruction (étape 4) et de croissance (étape 5).
Coping (capacité d’adaptation). Le stress est un catalyseur dans l’amorce et le maintien d’un épisode psychotique (Hankin et Abela, 2005). Les individus atteints de schizophrénie développent généralement différentes stratégies pour faire face au stress, mais celles-ci ne sont pas toujours adaptées à la situation. Il est ainsi pertinent de soutenir le développement de stratégies de coping positives (comme le soutien social, le contrôle) (Holubova et coll., 2016) afin de favoriser le rétablissement. Cela jouerait un rôle important durant la reconstruction (étape 4), étape à laquelle l’individu entreprend des démarches concrètes comme le retour aux études ou au travail, qui représentent des défis importants (Andresen et coll., 2003).
Les déterminants cognitifs. On observe des atteintes importantes en schizophrénie dans l’ensemble des sphères cognitives (ex. : la mémoire, l’attention, les fonctions exécutives) (Schaefer et coll., 2013) et de la cognition sociale (Achim, Ouellet, Roy et Jackson, 2012), soit l’ensemble des processus qui sous-tendent les interactions sociales, y compris l’habileté à percevoir et à interpréter les indices sociaux dans le but de guider les interactions sociales (Pinkham, 2014). Les déficits cognitifs et de cognition sociale affectent considérablement l’autonomie, le fonctionnement social et les activités productives (Fett et coll., 2011) et sont associés à une diminution de la réponse au traitement (McGurk et Mueser, 2004). L’amélioration du fonctionnement cognitif serait donc un facteur important durant la reconstruction (étape 4) et la croissance (étape 5) afin d’outiller l’individu dans la mise en place de ses projets.
Dépasser la stigmatisation. Les étiquettes de « folie » attribuées à la schizophrénie entraînent une stigmatisation sociale importante (Holubova et coll., 2016). Les individus atteints de schizophrénie internalisent souvent cette stigmatisation sociale, ce qui peut entraîner une diminution de leur estime personnelle, de leur qualité de vie et de leur fonctionnement social et occupationnel, en plus d’une augmentation des symptômes anxieux et dépressifs (Holubova et coll., 2016). Durant la prise de conscience (étape 2), le dépassement de la stigmatisation pourrait jouer un rôle important pour l’individu qui tente de se définir au-delà de son diagnostic. La capacité à dépasser la stigmatisation représenterait donc un défi important dans l’atteinte et le maintien du rétablissement.
Le soutien social. L’isolement social en schizophrénie est commun (Mueser et coll., 2013) et peut être dû à l’évitement social actif ou passif associé au trouble (APA, 2013) ou à la comorbidité fréquente d’anxiété sociale (Achim et coll., 2011). La présence d’un réseau de soutien solide permet de briser l’isolement, d’améliorer la qualité de vie et d’aider à la reconnaissance des signes précurseurs d’une psychose (Mueser et coll., 2013). Le soutien social serait un élément clé dans toutes les étapes du rétablissement, y compris le maintien de ce dernier.
Les interventions favorables au rétablissement
Les interventions qui favorisent le rétablissement doivent être orientées vers l’individu, miser sur sa résilience, l’impliquer activement et le responsabiliser dans son plan de traitement (Mueser et coll., 2013). Voici certaines interventions trouvées au Québec :
- Programme d’autogestion de la maladie. Ces programmes visent à informer la personne sur la schizophrénie et les traitements, à enseigner des stratégies pour la prise de médicaments, la reconnaissance de ses propres signes précurseurs d’une rechute psychotique et le développement de stratégies de coping (Mueser et coll., 2002). Ces programmes favoriseraient l’autodétermination par un plus grand contrôle et une meilleure connaissance du trouble. Des outils québécois sont disponibles, comme Les choix du DJ, qui vise la psychoéducation et l’enseignement de stratégies d’observance aux médicaments (Bourbeau, Demers, Gauthier et Leblanc, 2012).
- Thérapie cognitive comportementale (TCC). La TCC pour la schizophrénie vise la réduction de la sévérité des symptômes et de la détresse associée (Morrison, Renton, Dunn, Williams et Bentall, 2004). Elle inclut de la psychoéducation sur le rôle du stress dans l’émergence des psychoses, une normalisation des symptômes, le développement de stratégies de coping et de la restructuration cognitive pour diminuer les structures de pensées qui favorisent l’émergence des symptômes (Mueser et coll., 2013). La TCC favoriserait notamment la diminution de la stigmatisation, l’autodétermination et le développement de stratégies de coping.
- La psychoéducation familiale. Ces interventions incluent la psychoéducation sur la schizophrénie et sur les stratégies qui permettent de réduire le stress et d’améliorer la communication et la résolution de problème (Mueser et coll., 2013). Ces interventions favorisent le soutien social et aident à diminuer le stress vécu par la famille (Mueser et coll., 2013).
- Remédiation cognitive. La remédiation cognitive est un « entraînement comportemental qui a comme objectif l’amélioration des processus cognitifs [...] visant la durabilité et la généralisation [traduction libre] » (Wykes, Huddy, Cellard, McGurk et Czobor, 2011). L’amélioration des fonctions cognitives favoriserait l’autodétermination de l’individu en diminuant les atteintes cognitives susceptibles d’affecter son fonctionnement quotidien.
- Entraînement des habiletés sociales. L’entraînement des habiletés sociales inclut l’enseignement d’habiletés, la mise en place d’objectifs, le modeling, la pratique (sous forme de jeu de rôle et de mises en situation), le renforcement positif et la généralisation (Mueser et coll., 2013). Ces programmes favoriseraient le rétablissement par le développement de stratégies de coping, l’autodétermination et la capacité à maintenir un soutien social.
- Soutien à l’emploi. Cette intervention consiste à aider l’individu à trouver un emploi satisfaisant et à lui fournir le soutien et l’entraînement nécessaires pour réussir (Mueser et coll., 2013). Ce soutien favorise le rétablissement par l’augmentation de l’autodétermination et par le développement de stratégies de coping.
L’approche des pairs aidants. Cette approche est basée sur l’expertise des personnes rétablies d’un trouble mental. Luc Vigneault, un pair aidant ayant reçu par le passé des diagnostics de schizophrénie, de toxicomanie et de dépression, décrit son rôle aux fins de cet article :
Je consacre ma vie à expliquer aux gens que la maladie mentale, ça se soigne, qu’on peut se rétablir. Moi-même, j’ai regagné une vie satisfaisante malgré mon trouble mental et mes nombreuses hospitalisations. À titre de pair aidant, je travaille avec des équipes médicales et professionnelles multidisciplinaires avec l’intérêt de la personne comme préoccupation principale. Le partage de mon vécu et de mon rétablissement a pour but de redonner de l’espoir, de servir de modèle d’identification et d’inspiration et d’offrir du soutien et de l’information aux personnes qui vivent des situations similaires à celles que j’ai vécues.
L’implication des pairs aidants peut être utilisée à toutes les étapes du rétablissement, puisqu’elle favorise l’espoir, l’autodétermination et la redéfinition au-delà de la maladie.
Conclusion
Le rétablissement est une perspective positive qui donne à l’individu, à ses proches et à son équipe traitante l’espoir de vivre une vie épanouie malgré un diagnostic qui semblait autrefois sans issue. Les soins en schizophrénie devraient être multidisciplinaires, centrés et individualisés en fonction des besoins de la personne pour favoriser la réinsertion sociale et diminuer le fardeau social et économique associé à la maladie.
Bibliographie
- Achim, A. M., Maziade, M., Raymond, É., Olivier, D., Mérette, C., et Roy, M. A. (2011). How prevalent are anxiety disorders in schizophrenia? A meta-analysis and critical review on a significant association. Schizophrenia bulletin, 37(4), 811-821.
- Achim, A. M., Ouellet, R., Roy, M. A., et Jackson, P. L. (2012). Mentalizing in first-episode psychosis. Psychiatry Research, 196(2-3), 207-213.
- Adams, J. R., Drake, R. E., et Wolford, G. L. (2007). Shared decision-making preferences of people with severe mental illness. Psychiatric Services, 58(9), 1219-1221.
- American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders. Fifth Edition. Arlington, VA : American Psychiatric Association.
- Andresen, R., Oades, L., et Caputi, P. (2003). The experience of recovery from schizophrenia: towards an empirically validated stage model. Australian and New Zealand Journal of Psychiatry, 37(5), 586-594.
- Bourbeau, J., Demers, M. F., Gauthier, L., et Leblanc, J. (2012). Les ateliers Les choix du DJ : coffret d’enseignement et de soutien pour favoriser la prise et le maintien d’antipsychotique. Institut universitaire en santé mentale de Québec.
- Deegan, P. E. (1988). Recovery: The lived experience of rehabilitation. Psychosocial Rehabilitation Journal, 11(4), 11.
- Deegan, P. (2007). The lived experience of using psychiatric medication in the recovery process and a shared decision-making program to support it. Psychiatric Rehabilitation Journal, 31(1), 62-69.
- Fett, A.-K. J., Viechtbauer, W., Dominguez, M.-d.-G., Penn, D. L., van Os, J., et Krabbendam, L. (2011). The relationship between neurocognition and social cognition with functional outcomes in schizophrenia: A meta-analysis. Neuroscience & Biobehavioral Reviews, 35(3), 573-588.
- Hankin, B. L., et Abela, J. R. (2005). Development of psychopathology: A vulnerability-stress perspective. Sage Publications.
- Hoffmann H., Kupper, Z., et Kunz B. (2000). Hopelessness and its impact on rehabilitation outcome in schizophrenia – an exploratory study. Schizophrenia Research, 43, 147-158.
- Holubova, M., Prasko, J., Hruby, R., Latalova, K., Kamaradova, D., Marackova, M., Gubova, T. (2016). Coping strategies and self-stigma in patients with schizophrenia-spectrum disorders. Patient preference and adherence, 10, 1151.
- House, W. (2012). The President’s New Freedom Commission on Mental Health (2003). Achieving the Promise: Transforming Mental Health Care in America.
- Martin, B., et Franck, N. (2013). Rétablissement et schizophrénie. EMC Psychiatrie, 37-290.
- McGurk, S. R., et Mueser, K. T. (2004). Cognitive functioning, symptoms, and work in supported employment: a review and heuristic model. Schizophrenia research, 70(2), 147-173.
- Morrison, A., Renton, J., Dunn, H., Williams, S., et Bentall, R. (2004). Cognitive Therapy for Psychosis: A Formulation-Based Approach. New York : Brunner-Routledge.
- Mueser, K. T., Deavers, F., Penn, D. L., et Cassisi, J. E. (2013). Psychosocial treatments for schizophrenia. Annual Review of Clinical Psychology, 9, 465-497.
- Mueser, K., et coll. (2002). Illness Management and Recovery: A Review of the Research. Psychiatric Services, 53(10), 1272-1284.
- Pinkham, A. E. (2014). Social cognition in schizophrenia. J. Clin. Psychiatry, 75(Suppl. 2), 14-19.
- Savla, G. N., Vella, L., Armstrong, C. C., Penn, D. L., et Twamley, E. W. (2013). Deficits in Domains of Social Cognition in Schizophrenia: A Meta-Analysis of the Empirical Evidence. Schizophrenia Bulletin, 39(5), 979-992.
- Schaefer, J., Giangrande, E., Weinberger, D. R., et Dickinson, D. (2013). The global cognitive impairment in schizophrenia: Consistent over decades and around the world. Schizophrenia Research, 150(1), 42-50.
- Whiteford, H. A., Ferrari, A. J., Degenhardt, L., Feigin, V., et Vos, T. (2015). The Global Burden of Mental, Neurological and Substance Use Disorders: An Analysis from the Global Burden of Disease Study 2010. PLoS ONE, 10(2), e0116820.
- Whitwell D. (1999). The myth of recovery from mental illness. Psychiatric Bulletin, 23, 621-622.
- Wykes, T., Huddy, V., Cellard, C., McGurk, S. et Czobor, P. (2011). A meta-analysis of cognitive remediation for schizophrenia: methodology and effect sizes. American Journal of Psychiatry, 168(5), 472-485.
- Zubin, J., et Spring, B. (1977). Vulnerability: A new view of schizophrenia. Journal of Abnormal Psychology, 86(2), 103-126.
